In Europa steigt die Zahl der Hochbetagten drastisch an. Das deutsche Pflegesystem ist im EU-Vergleich unterdurchschnittlich finanziert. Erika Schulz fasst Studienergebnisse zusammen. ➢ Zum Dossier "Deutschland im Pflegenotstand - Perspektiven und Probleme der Care Migration".

In Europa steigt die Zahl der Hochbetagten drastisch an. Viele von ihnen sind längerfristig in den Aktivitäten des täglichen Lebens eingeschränkt und auf Pflege durch Familienangehörige oder professionelle Dienste angewiesen.
Wie wird die Pflege in Europa organisiert und finanziert? In welchem Verhältnis steht die informelle Pflege durch Familienangehörige zur formellen Pflege durch ambulante Pflegedienste oder Pflegeheime? Wie wird die Qualität sichergestellt? Und wie steht das deutsche Pflegesystem im europäischen Vergleich da?
Zum Vergleich der europäischen Pflegesysteme wurden zwei Klassifikationen vorgenommen. Ergebnis: In fast allen der 21 untersuchten EU-Mitgliedstaaten besteht ein gesetzlicher Anspruch auf öffentliche Pflegeleistungen und die Dienstleister können frei gewählt werden. Unterschiede gibt es indes in der Organisation der Leistungsgewährung sowie bei der finanziellen Ausstattung.
Das deutsche Pflegesystem
Das deutsche Pflegesystem schneidet verhältnismäßig gut ab – trotz unterdurchschnittlicher Finanzierung. Die Gründe: In Deutschland ist das Pflegerisiko bewusst als Teilkaskoversicherung abgesichert: Lediglich Personen mit erheblichem Pflegebedarf können Leistungen aus der Pflegeversicherung beziehen. Und selbst dann sind häufig noch hohe private Zuzahlungen nötig. Bei stationären Pflegeleistungen beispielsweise beträgt der Eigenkostenanteil in Deutschland über 50 Prozent. In anderen europäischen Ländern ist dieser Anteil nicht nur deutlich niedriger, sondern es werden – etwa in Dänemark oder Finnland – bereits bei geringfügiger Pflegebedürftigkeit Leistungen gewährt, oftmals auch, wenn lediglich Hilfe bei den hauswirtschaftlichen Tätigkeiten benötigt wird.
Demographischer Trend: Alter
Angesichts steigender Lebenserwartungen und niedriger Geburtenraten sehen sich alle europäischen Länder dem gleichen demographischen Trend gegenüber: Die Bevölkerung altert mit einer drastischen Zunahme der Zahl Hochbetagter. Anfang 2010 waren 17 Prozent der Bevölkerung in der EU 65 Jahre und älter, dies entspricht rund 87 Millionen Personen, darunter waren 23 Millionen Personen im Alter von 80 Jahren und älter. [1] Die Zahl der Personen mit längerfristigen Einschränkungen in den Aktivitäten des täglichen Lebens belief sich auf rund 35 Millionen. [2] Davon waren rund 18,6 Millionen stark in ihren Aktivitäten eingeschränkt. [3] Diese Personen sind oftmals auf Hilfe und Pflege durch Familienangehörige oder professionelle Dienste angewiesen. Zusammen genommen, lassen diese Entwicklungen einen zunehmenden Bedarf an finanzieller und personeller Absicherung des sozialen Risikos Pflege erwarten.
Forschungsprojekt: Assessing Needs of Care in European Nations
Die Pflegesysteme und deren Ausgestaltung von 21 EU-Mitgliedstaaten sind Untersuchungsgegenstand des Forschungsprojekts Assessing Needs of Care in European Nations (ANCIEN). [4] Zentrale Fragen dabei sind: Wie wird das Risiko Pflege in den einzelnen Mitgliedstaaten abgedeckt? Wie ist die Pflege organisiert und finanziert? Wie ist das Verhältnis von informeller Pflege durch Familienangehörige und formeller Pflege durch ambulante Pflegedienste oder Pflegeheime? Wie wird die Qualität der Pflege sichergestellt? In diesem Wochenbericht werden erste Ergebnisse dieser Untersuchung vorgestellt. [5]
In den meisten Ländern besteht ein gesetzlicher Anspruch auf öffentliche Pflegeleistungen
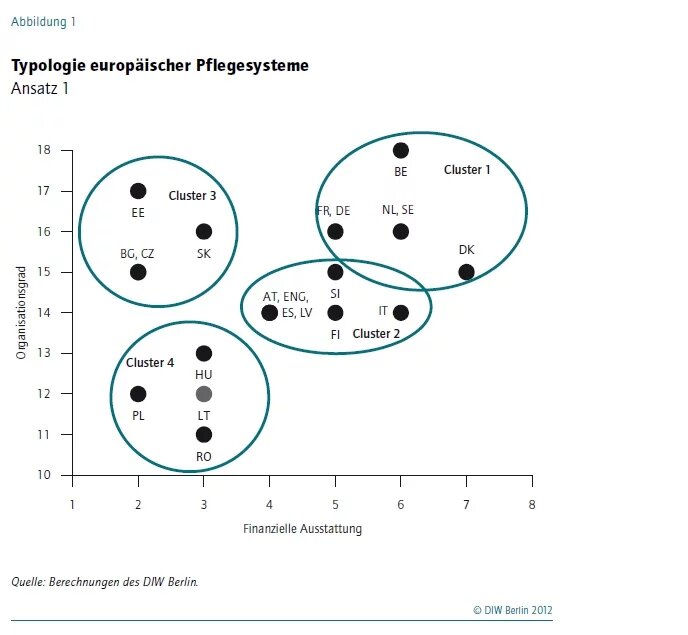
Die 21 in die Klassifizierung 1 einbezogenen EU-Staaten unterscheiden sich deutlich in der Organisation der Leistungsgewährung. Während in manchen Ländern ein rechtlicher Anspruch auf Pflegeleistungen besteht, ist die Bewilligung in anderen Ländern einkommensabhängig. Einige Staaten gewähren vor allem Geld - andere Sachleistungen. Deutliche Unterschiede gibt es auch im Hinblick auf die finanzielle Ausstattung. Auf Grundlage der zusammengefassten Werte für die einzelnen Ausprägungen der Variablen wurden vier Cluster identifiziert (siehe Abbildung 1).
Cluster 1 zeichnet sich durch einen hohen Organisationsgrad und eine relativ gute finanzielle Ausstattung aus. Hierzu gehört Deutschland sowie Belgien, Frankreich, die Niederlande, Dänemark und Schweden. Positiv an den Pflegesystemen dieser Länder ist aus der Sicht der Pflegebedürftigen, dass die Gewährung von Leistungen nicht vom Einkommen abhängt und ein rechtlicher Anspruch auf Leistungsgewährung besteht. Ebenso positiv sind die freie Wahl des Leistungsanbieters und die Existenz eines verpflichtenden Qualitätssicherungssystems. In diesen Ländern werden die finanzielle Ausstattung und die Koordination zwischen dem Pflege- und dem Gesundheits- und Sozialbereich insgesamt relativ gut bewertet.
Cluster 2 zeichnet sich durch unterschiedliche Ausprägungen in Bezug auf die Leistungsgewährung und eine eher moderate finanzielle Ausstattung aus, kann jedoch insgesamt aus Sicht der Pflegebedürftigen noch als zufriedenstellend bezeichnet werden. Hierzu gehören die Länder Slowenien, Finnland, Österreich, Lettland, Spanien, Italien und England. In dieser Gruppe besteht die Wahl zwischen Geld- und Sachleistungen und auch die freie Wahl der Anbieter ist gewährleistet, aber es gibt Unterschiede in der Einkommensabhängigkeit der Leistungsgewährung und der Existenz eines verpflichtenden Qualitätssicherungssystems. In dieser Gruppe haben die Länder mit einkommensabhängigem Leistungsbezug ein verpflichtendes Qualitätssicherungssystem und umgekehrt weisen die Länder ohne verpflichtende Qualitätssicherung eine einkommensunabhängige Leistungsgewährung auf. Koordination und finanzielle Ausstattung sind mittelmäßig.
Cluster 3 hat bei den Organisationsvariablen ähnliche Ausprägungen wie Cluster 1, aber die finanzielle Ausstattung ist gering. Zudem besteht nur eine geringe oder schlechte Koordination zwischen dem Pflegesystem und dem Gesundheits- und Sozialbereich. Hierzu gehören die Länder Bulgarien, Tschechien, Estland und die Slowakei.
Cluster 4 weist relativ geringe Werte im Bereich der Organisationsvariablen gepaart mit einer geringen finanziellen Ausstattung auf. Länder aus diesem Cluster schneiden aus der Sicht der Pflegebedürftigen am schlechtesten ab. Hierzu gehören Rumänien, Litauen, Ungarn und auch Polen.
Insgesamt ist die gesetzliche Verankerung von Ansprüchen auf Pflegeleistungen sowie die freie Wahl der Anbieter in fast allen einbezogenen Ländern vorhanden. Auch die Koordination mit den Bereichen des Gesundheitswesens sowie den sozialen Diensten ist größtenteils gut bis zufriedenstellend geregelt. Unterschiede ergeben sich vor allem in der Einkommensabhängigkeit der Leistungsgewährung und der finanziellen Ausstattung. Im Vergleich weisen westeuropäische Staaten eher ein nutzerfreundliches Pflegesystem mit einer besseren finanziellen Ausstattung auf als mittel- und osteuropäische Länder.
Politik und Pflegebedürftige ziehen häusliche Pflege vor – aber staatliche Unterstützung variiert stark
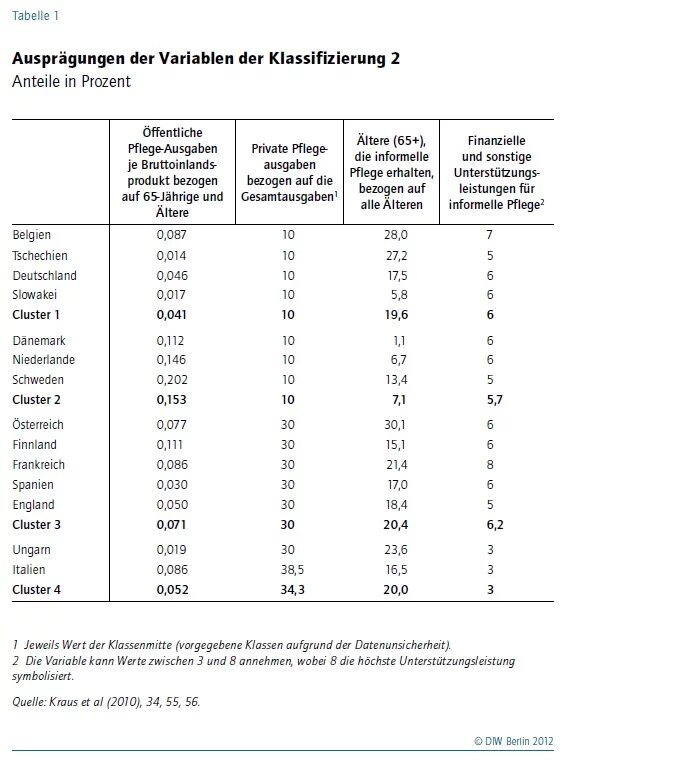
Die Klassifizierung 2 legt den Fokus stärker auf die Bedeutung der informellen Pflege sowie deren Unterstützungsmaßnahmen (siehe Tabelle 1). Zu den Unterstützungsmaßnahmen zählen finanzielle Leistungen für informelle Pflegekräfte wie Lohnersatzleistungen, aber auch Beiträge zur Sozialversicherung und Beiträge zur Rentenversicherung sowie sonstige Maßnahmen wie Beratung, Anspruch auf Pflegeurlaub und ähnliches. Auch für diese Klassifizierung konnten vier Cluster ermittelt werden.
Cluster 1, zu dem neben Deutschland auch Belgien, Tschechien und die Slowakei gehören, zeichnet sich durch relativ geringe öffentliche und private Ausgaben für die Pflege bei gleichzeitiger Bevorzugung der informellen Pflege und entsprechender Unterstützungsleistungen für informelle Pflegekräfte aus.
Cluster 2 ist charakterisiert durch Staaten mit einem hoch entwickelten und generösen öffentlichen Pflegesystem. Der Anteil informeller Pflege ist gering, aber die Unterstützung von Pflegekräften ist hoch. Hierzu gehören die Länder Schweden, die Niederlande und Dänemark.
Cluster 3 umfasst Staaten, bei denen die informelle Pflege favorisiert wird, die einen hohen Anteil von privater Finanzierung, aber auch relativ hohe Unterstützungsleistungen für die informelle Pflege aufweisen. Dennoch ist der Anteil öffentlicher Ausgaben insgesamt eher mittelmäßig. Hierzu gehören die Länder Österreich, Finnland, Frankreich, Spanien und England.
Cluster 4 umfasst Staaten mit einem wenig entwickelten formalen Pflegesektor. Die Pflege wird vornehmlich zu Hause durch Familienangehörige oder andere informelle Pflegekräfte geleistet, die kaum vom öffentlichen System unterstützt werden und die finanziellen Lasten vornehmlich alleine tragen müssen. Hierzu gehören Ungarn und Italien.
Obwohl eine Mehrzahl der einbezogenen Mitgliedstaaten die informelle Pflege durch Familienangehörige, Nachbarn oder Freunde/Bekannte favorisiert (Ausnahmen: Schweden, Niederlande und Dänemark), bestehen deutliche Unterschiede in den gewährten Unterstützungsleistungen familiärer Pflege und in den öffentlichen Pflegeausgaben. In Ungarn und Italien wird Pflege nach wie vor hauptsächlich als Angelegenheit der Familie angesehen, finanzielle oder andere Unterstützungsleistungen gibt es dafür kaum.
Andere Staaten setzen dagegen aktiv Anreize, Pflegebedürftige zu Hause durch Familienangehörige zu pflegen. Am weitesten verbreitet ist die Gewährung von Zuschüssen zu Sozialbeiträgen und zur Rentenversicherung (beispielsweise in Deutschland, Österreich, Belgien, Frankreich), in einigen Ländern werden Lohnzuschüsse/Lohnersatzleistungen gewährt (beispielsweise in Belgien, Tschechien) oder dem Pflegebedürftigen Geldleistungen zur Bezahlung informeller Pflegekräfte zugestanden (beispielsweise in Deutschland, Frankreich).
Betrachtet man die öffentlichen Pflegeausgaben als Anteil am Bruttoinlandsprodukt und bezogen auf die Zahl der 65-Jährigen und Älteren, so ist die Ausstattung neben Dänemark, Finnland und den Niederlanden auch in Österreich, Belgien, Frankreich und Slowenien überdurchschnittlich. Deutschland weist hingegen einen relativ geringen Anteil öffentlicher Pflegeausgaben auf.
Auswahl der Indikatoren entscheidet über Rangfolge der Länder
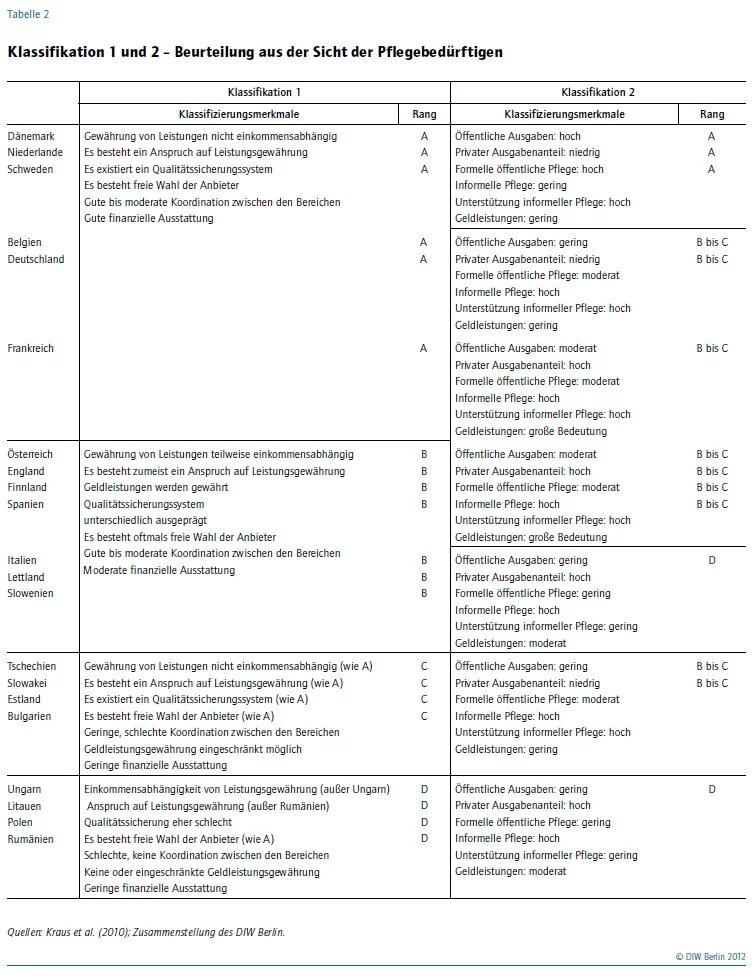
Die beiden Klassifizierungen beruhen auf unterschiedlichen Variablen und Herangehensweisen. Um die Ergebnisse dennoch miteinander vergleichen zu können, wurden die Cluster der Klassifizierung 2 ein zweites Mal gruppiert. Grundlage dieser zusätzlichen Gruppierung war – wie bei der Klassifizierung 1 – die Sicht der Pflegebedürftigen. Dabei wird unterstellt, dass öffentlich finanzierte Pflegeleistungen gegenüber privat finanzierten bevorzugt werden, und ein gutes formelles Pflegeangebot und ein breites Unterstützungsangebot als attraktiv angesehen werden. [6]
Die Zusammenfassung der Ergebnisse der beiden Ansätze zur Clusterbildung zeigt, dass die zwei unterschiedlichen Klassifizierungen nur für einige Länder zur gleichen Beurteilung des Pflegesystems führen (siehe Tabelle 2). Dänemark, die Niederlande und Schweden schneiden aus der Sicht der Pflegebedürftigen bei beiden Ansätzen am besten ab. Am schlechtesten wird Ungarn beurteilt. Für die anderen Länder ergeben sich unterschiedliche Bewertungen. Hierzu gehört auch Deutschland, das beim ersten Ansatz in der besten Gruppe zu finden ist, beim zweiten Ansatz aber in der mittleren Gruppe. Bei dem Vergleich ist jedoch zu beachten, dass insbesondere die meisten Variablen der Klassifizierung 1 lediglich Ja/Nein Antworten zulassen und damit den zugrundeliegenden Sachverhalt nur recht grob erfassen.
Fazit
Wie kann es also sein, dass das deutsche Pflegesystem im EU-Vergleich verhältnismäßig gut abschneidet – obwohl die Finanzierung unterdurchschnittlich ist?
Dass der um den Anteil der Älteren (65 Jahre und älter) korrigierte Anteil der öffentlichen Pflegeausgaben am Bruttoinlandsprodukt in Deutschland unter dem Durchschnitt der einbezogenen Staaten liegt, ist systembedingt. In Deutschland ist das Risiko Pflege bewusst als Teilkaskoversicherung abgesichert. Lediglich Personen mit zumindest erheblichem Pflegebedarf können Leistungen aus der Pflegeversicherung beziehen. [7]
Hinzuweisen ist auch auf die bislang unzulängliche Einbeziehung des Hilfebedarfs Demenzkranker. Auch dies wirkt sich auf die öffentlichen Ausgaben im Bereich der Pflege aus. In anderen europäischen Ländern wie Dänemark oder Finnland werden Leistungen bereits bei geringfügiger Pflegebedürftigkeit gewährt, oftmals auch, wenn lediglich Hilfe bei den hauswirtschaftlichen Tätigkeiten benötigt wird. [8]
Ein europäischer Vergleich der Gesamtausgaben für die Pflege (also einschließlich der finanziellen Mittel, die von anderen Trägern aufgebracht werden) ist nur eingeschränkt möglich. [9] Insbesondere die von den privaten Haushalten getragenen Pflegeausgaben sind in allen europäischen Ländern nur unzureichend erfasst. Ein Teil der privaten Ausgaben besteht in den Zuzahlungen zu ambulanten und stationären Pflegeleistungen. Die Klassifizierung 1 bezieht solche Zuzahlungen zwar ein, es konnte jedoch lediglich erfasst werden, ob Zuzahlungen notwendig sind, für die genaue Höhe fehlten für viele Länder entsprechende Angaben.
Einen Hinweis auf deutliche Unterschiede in der Höhe der Zuzahlungen zwischen einigen europäischen Ländern gibt die Gesundheitsausgabenrechnung. Hiernach geben beispielsweise die privaten Haushalte in Belgien 340 Million (32 Euro je Einwohner), in Spanien 2,7 Milliarden (59 Euro je Einwohner) und in Frankreich 140 Millionen (zwei Euro je Einwohner) für Pflegeleistungen aus. [10] In Deutschland werden von den privaten Haushalten rund neun Milliarden (109 Euro je Einwohner) für Pflegeleistungen ausgegeben. [11] Damit liegt Deutschland in den erfassten privaten Pflegeausgaben deutlich über denen der anderen Länder. Der größte Anteil wird in Deutschland für die von der Pflegeversicherung nicht abgedeckte Verpflegung und Unterkunft in Pflegeheimen aufgebracht. [12] Hinzu kommen die Ausgaben für Pflegeleistungen in Heimen, die über den Pflegesätzen der Pflegeversicherung liegen, sowie die Beiträge zu den Investitionskosten der Pflegeheime. [13] Insgesamt beträgt der Eigenkostenanteil rund 55 Prozent.
Umfrageergebnisse zeigen, dass Pflegebedürftige in fast allen europäischen Ländern so lange wie möglich zu Hause in ihrer gewohnten Umgebung betreut werden wollen. Favorisiert wird hier (mit Ausnahme der nordischen Staaten) die informelle Pflege durch Familienangehörige oder Freunde. [14] Auch deshalb sind viele Pflegesysteme in Europa, auch in Deutschland, mehr oder weniger zentriert auf die familiäre Pflege. Der Anteil der 65-Jährigen und Älteren, die Hilfe und Pflege durch Familienangehörige oder Freunde erhalten, beträgt in Deutschland rund 17,5 Prozent, während er beispielsweise in Österreich bei 30 Prozent und in Belgien bei 28 Prozent liegt. Deutschland liegt hier also eher im Mittelfeld. Von den 2,8 Millionen Personen, die in Deutschland Hilfe und Pflege durch Familienangehörige und Freunde erhalten, beziehen jedoch rund 750 000 Geldleistungen von der Pflegeversicherung. Zusätzlich werden pflegende Familienangehörige durch Beratung und andere Leistungen unterstützt. Deshalb ist auch hier die Position Deutschlands innerhalb der betrachteten Mitgliedstaaten recht gut.
Festzuhalten bleibt, dass die Absicherung des Risikos Pflege durch eine Teilkaskoversicherung aus der Sicht der Pflegebedürftigen nicht vorteilhaft, aber die Ausgestaltung des Pflegesystems im Vergleich zu anderen europäischen Ländern gut ist. Insbesondere die Organisation, die freie Wahl der ambulanten Dienste und Pflegeheime sowie der politisch hohe Stellenwert der Qualitätssicherung und die gewährten Unterstützungen informeller Pflegekräfte sind hier hervorzuheben.
Info-Kasten in größerer Ansicht öffnen
Endnoten:
[1] Eurostat (2012): Bevölkerungsstatistik. epp.eurostat.ec.europa.eu.
[2] Dies entspricht der Definition von Pflegebedürftigkeit, die beispielsweise für Deutschland im SGB XI, benutzt wird.
[3] Berechnungen des DIW Berlin auf Grundlage von EU SILC und Bevölkerungsstatistik von Eurostat.
[4] Das Projekt „Assessing Needs of Care in European Nations“ (ANCIEN) ist gefördert durch die Europäische Kommission im Rahmen des 7. Forschungsrahmenprogrammes (FP 7 Health-2007-3.2.2, Grant no. 223483). Beteiligte Institutionen: CASE Poland, CEPS Belgium, CPB The Netherlands, DIW Berlin Germany, ETLA Finland, FEDEA Spain, FPB Belgium, IER Slovenia, HIS Austria, ISAE Italy, KI Sweden, LEGOS France, LSE-PSSRU UK, PRAXIS Esttonia, SAS BIER Slovakia, SU Sweden und TARKI Hungary. Weitere Informationen zum Projekt sind erhältlich unter www.ancien-longtermcare.eu.
[5] Kraus, M., Riedel, M., Mot, E., Willemé, P., Röhrling, G., Czypionka, T. (2010): A typology of systems of Long-Term Care in Europe. Results of Work Package 1 of the ANCIEN Project, www.ancien-longtermcare.eu.
[6] Diese Einschätzungen beruhen auf den Ergebnissen des Eurobarometers. European commission (2007). Special Eurobarometer, Health and Long-term care in the European Union. Luxemburg.
[7] Eine ausführliche Darstellung des Pflegesystems in Deutschland enthält Schulz, E. (2010): The Long-term Care System in Germany. DIW Discussion Papers, No. 1039, Berlin, www.diw.de. Seit der Pflegereform 2008 können Demenzkranke einen Betreuungsbeitrag auch dann erhalten, wenn sie ansonsten nicht die Voraussetzung der Pflegestufe I erfüllen.
[8] Berichte zu den einzelnen Ländern sind unter www.ancien-longtermcare.eu verfügbar. Der Bericht für Dänemark kann zudem von der homepage des DIW Berlin heruntergeladen werden: Schulz, E. (2010): The Long-term Care Systen in Denmark. DIW Discussion Papers, No. 1038, Berlin.
[9] Andere Träger sind beispielsweise in Deutschland gemäß der Gesundheitsausgabenrechnung private Versicherungen, private Haushalte und Arbeitgeber. Statistisches Bundesamt: Gesundheitsausgabenrechnung. www.gbe-bund.de
[10] Daten des Systems of Health Accounts: Selbstzahlungen der privaten Haushalte 2009. Eurostat, epp.eurostat.ec.europa.eu/.../public-health.
[11] Statistisches Bundesamt: Gesundheitsberichterstattung, Gesundheitsausga benrechnung 2009. www.gbe-bund.de
[12] Sie betrugen im Jahr 2009 durchschnittlich 617 Euro pro Monat und Pflegebedürftigen. Statistisches Bundesamt: Pflegestatistik. www.gbe-bund.de
[13] Nach der Pflegestatistik betrugen im Jahr 2009 die durchschnittlichen Kosten für Pflegeleistungen je nach Pflegestufe 1 362 Euro (Pflegestufe I) bis 2 249 Euro (Pflegestufe III) pro Monat. Die Pflegeversicherung erstattet aber nur Leistungen bis zu 1 023 (Pflegestufe I), 1 279 (II) beziehungsweise 1 470 Euro (III). Die darüber hinausgehenden Beträge sind vom Pflegebedürftigen selbst aufzubringen. Hinzu kommen die Beiträge zu den Investitionskosten, durchschnittlich rund 411 Euro. Vgl. Statistisches Bundesamt (2012): Gesundheitsberichterstattung, Pflegestatistik; sowie Bundesministerium für Gesundheit: 5. Bericht zur Entwicklung der Pflegeversicherung. Berlin 2012.
[14] Ergebnisse des Eurobarometer, a.a.O.
Hinweis: Dieser Artikel erschien zunächst im DIW-Wochenbericht 13/2012 vom 28.03.2012